Penulis seringkali mendapat pertanyaan semacam, “Mengapa ada pabrik obat yang menambahkan atau mencampur alkohol (etanol) dalam suatu sediaan obat?” Atau pertanyaan, “mengapa bahan obat A adalah XYZ sedangkan bahan obat B adalah UVW padahal fungsinya sama?” Untuk mengetahui maksud pabrik membuat formulasi seperti ini, kita harus tahu cara kerja obat. Karena sungguh penambahan bahan seperti etanol dalam parasetamol akan mampu meningkatkan kelarutan parasetamol sehingga absorpsi/penyerapan obat ke tempat aksinya menjadi mudah, hasilnya terjadinya efek parasetamol dalam menghilangkan sakit atau menurunkan panas sangat cepat.
Untuk mengetahui bagaimana cara kerja obat dalam tubuh, kita harus tahu kajian dari farmakodinamika obat. Ilmu farmakodinami atau farmakologi adalah ilmu yang mempelajari apa yang terjadi saat obat masuk dalam tubuh. Sebelum proses farmakologi terjadi, sediaan obat harus mengalami proses farmasetika dahulu yakni pecah dari sediaannya menjadi partikel yang lebih kecil (disintegrasi), lalu melarut dalam cairan tubuh misal cairan lambung, cairan usus, dan lingkungan dalam anus. Setelah larut barulah obat memasuki fase farmakologi yakni absorpsi, distribusi, metabolisme, dan ekskresi (ADME).
Absorpsi obat
Proses absorpsi obat terjadi di tempat pemberian obat, secara lokal misalnya dalam lambung (obat antasida penetral asam lambung), dalam kulit (sediaan topikal), di dinding pembuluh darah kapiler di sekitar anus (obat wasir) atau secara sistemik yakni di lambung atau usus (jika obat diberikan secara oral atau melalui mulut). Untuk obat yang diberikan secara intravena (masuk ke pembuluh darah vena secara langsung dengan suntikan atau infus) maka obat tidak mengalami absorpsi, namun langsung terdistribusi ke darah.
Absorpsi obat tergantung sifat fisika dan kimia obat yang berbeda-beda tiap senyawa, dan tempat absorpsi obat yang menentukan pH lingkungan absorpsi (lambung memiliki pH rendah=asam, usus pH tinggi=basa). Selain itu ada pengaruh bentuk obat, yang berbentuk partikel kecil sangat mudah/cepat absorpsinya. Juga tak bisa dilupakan bentuk obat yang tersedia di lokasi absorpsi, apakah bentuk ion atau molekul. Hanya obat dalam bentuk molekul yang akan mengalami absorpsi karena bentuk molekul yang larut dalam lipid akan mudah menembus membran tubuh tempat absorpsi obat (membran tubuh bersifat lipid bilayer).
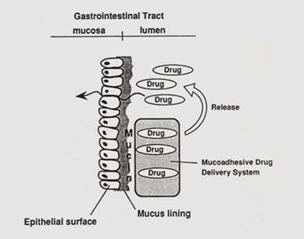
Oleh karena itu, kita bisa memperkirakan di mana tempat absorpsi obat tergantung pH obat. Obat bersifat asam seperti asetosal (aspirinR), ibuprofen (prorisR), asam mefenamat (ponstanR) pasti akan mengalami absorpsi di lambung bukan di usus. Sebabnya adalah dalam lambung yang bersuasana asam obat-obat asam akan mengalami bentuk molekul yang lebih banyak dibandingkan bentuk ionnya (bentuk ion larut air mudah diekskresikan, bukan diabsorpsi). Selama proses absorpsi, obat mengalami penurunan jumlah karena tak semua obat diabsorpsi. Selain itu selama proses absorpsi, jika obat diberikan secara oral maka akan mengalami siklus enterohepatik (perjalanan dari pembuluh darah di usus ke portal hepar di mana terdapat enzim beta-glikosidase yang mengolah sebagian obat sebelum sampai di reseptornya).
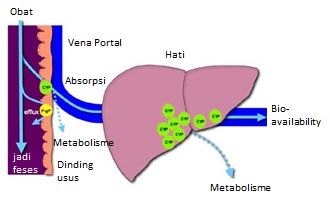
Berdasarkan proses absorpsi dan sifat asam-basa obat ini pula, kita dapat memperkirakan apakah obat lebih baik jika dikonsumsi sebelum atau sesudah makan. Obat bersifat asam yang diabsorpsi di lambung lebih baik dikonsumsi sesudah makan karena saat makanan sudah sampai usus maka obat akan tinggal lama di lambung, di tempat yang tepat untuk absorpsi jenis obat ini sehingga efek/kerja obat lebih cepat dan maksimal. Adanya makanan dalam lambung (sisa makanan) juga akan menurunkan asam lambung, hal ini menguntungkan untuk obat yang bersifat asam karena sangat korosif bagi lambung.
Dengan demikian, obat asam jika dikonsumsi sesudah makan selain efeknya maksimal juga efek samping nyeri lambung akan tereduksi dengan nyata. Sebaliknya obat seperti parasetamol yang bersifat kurang asam lebih baik dikonsumsi sebelum makan, dengan harapan saat ada makanan masuk lambung maka parasetamol akan terdorong ke usus di mana menjadi tempat absorpsi yang maksimal bagi obat jenis kurang asam. Jadi perlu ditegaskan kalau setiap obat memiliki sifat fisika kimia berbeda yang menyebabkan tak semua obat harus dikonsumsi setelah makan. Masih banyak contoh obat yang bisa dikonsumsi sebelum makan, bahkan adanya makanan di lambung bagi beberapa obat justru akan mengurangi efeknya seperti berbagai jenis antibiotik.
Distribusi obat
Setelah obat mengalami absorpsi, maka obat akan berada di dalam darah, siap mengalami proses selanjutnya yakni distribusi. Obat dari tempat absorpsinya akan didistribusikan ke sirkulasi sistemik (sistem sirkulasi darah di seluruh tubuh). Selain itu obat akan didistribusikan ke reseptor tempat kerja obat (setiap obat memiliki reseptor tertentu yang menyebabkan terjadinya efek farmakologi/khasiat obat, dapat berupa sel, jaringan, organ atau enzim). Di reseptor terjadi ikatan obat dengan reseptor layaknya gembok dan kunci yang saling pas sehingga obat mempengaruhi reseptor dan timbul khasiat obat. Khasiat suatu obat tidak terjadi selamanya, artinya memiliki waktu kerja obat yang tertentu dan terbatas (durasi kerja obat) yang merupakan akibat adanya pengakhiran kerja suatu obat karena adanya proses metabolisme dan ekskresi.
Metabolisme obat
Metabolisme obat utamanya terjadi di hati (hepar) dan ginjal. Metabolisme adalah proses biotransformasi suatu struktur obat oleh enzim hepar dan ginjal meliputi reaksi fase I dengan sitokrom P-450 berupa oksidasi, reduksi atau hidrolisis obat. Selain itu obat pun bisa melalui reaksi enzim fase II, yakni enzim glukoronil transferase dan glutation-s-transferase. Prinsip metabolisme fase I dan II adalah membentuk obat menjadi bentuk yang mudah larut dalam air sehingga obat mudah untuk diekskresikan atau dikeluarkan dari tubuh bersama urin atau feses. Bila suatu obat yang mengalami reaksi fase I sudah cukup larut dalam air atau feses, obat tersebut tak perlu lagi mengalami reaksi fase II. Namun, ada obat-obatan yang setelah mengalami metabolisme fase I belum cukup mudah untuk dikeluarkan dari dalam tubuh. Obat jenis ini akan mengalami reaksi lanjutan fase II. Bila suatu obat dikonsumsi secara tunggal, proses metabolisme akan berlangsung seperi uraian di atas. Namun bila obat dikonsumsi secara polifarmasi (lebih dari satu obat dikonsumsi secara bersamaan), akan muncul beberapa akibat interaksi obat dalam proses metabolisme.
Beberapa obat memiliki sifat sebagai penginduksi enzim pemetabolisme obat baik itu fase I maupun II, misalnya obat-obat golongan barbiturat (seperti fenobarbital) dan etanol (alkohol). Sebaliknya, ada pula obat yang mampu menghambat enzim pemetabolisme obat, yakni golongan obat penghambat histaminik-2 (simetidin). Adanya obat kombinasi yang bisa bersifat menginduksi maupun menginhibisi enzim pemetabolisme obat tentu akan mempengaruhi kerja obat lain yang akibatnya bisa jadi merugikan atau menguntungkan. Oleh karena itu seminimal mungkin dilakukan pemberian obat kombinasi, kecuali jika benar-benar menguntungkan bagi pasien.
Ekskresi obat
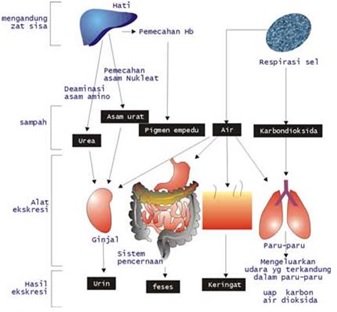
Setelah obat mengalami metabolisme akhirnya obat perlu dikeluarkan dari dalam tubuh melalui proses ekskresi melalui ginjal (bersama urin), usus besar (bersama feses), ASI, keringat bahkan air liur. Biasanya obat hasil metabolisme yang bersifat larut air akan dikeluarkan bersama urin, keringat dan air liur, sedangkan yang bersifat larut lemak akan keluar bersama feses dan ASI. Itulah pentingnya pertimbangan kehati-hatian konsumsi obat pada ibu menyusui karena obat dapat dikeluarkan melalui ASI dan memberikan efek buruk pada bayi.
Bahan bacaan:
- http://www.pharmainfo.net/reviews/mucosal-drug-delivery-review
- http://www.doctorfungus.org/thedrugs/antif_interaction.php
- http://www.benzosupport.org/anything_for_a_quiet_life.htm
Penulis:
Ika Puspita Sari, Dosen Farmakologi dan Farmasi Klinik, Fakultas Farmasi UGM, Yogyakarta.
Kontak: ika.puspitasari(at)gmail(dot)com.